dr Laurent Goubau
QU'EST-CE QUE C'EST?
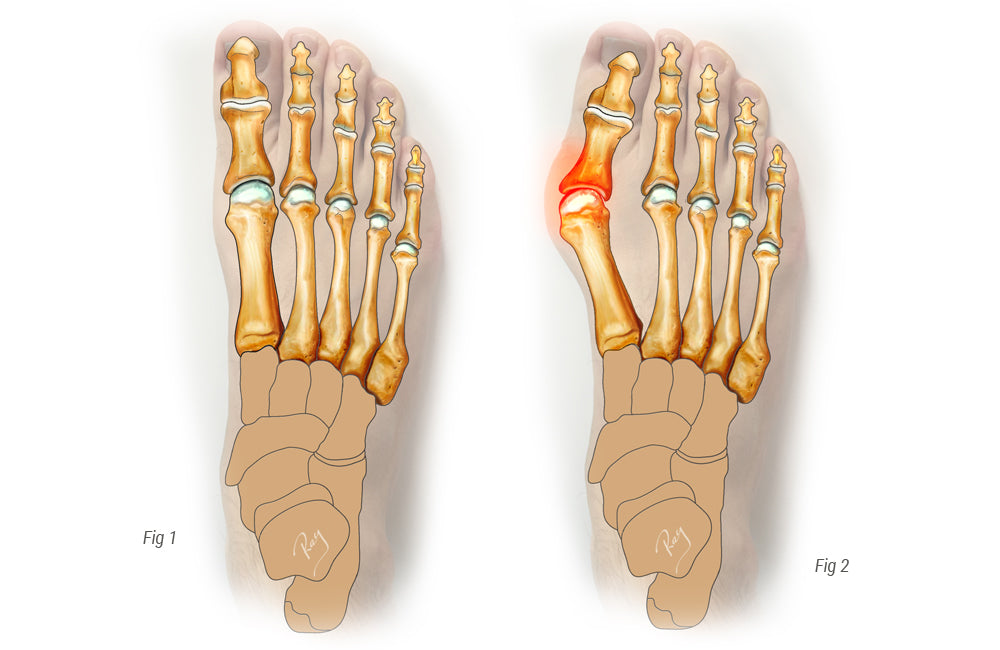
L'hallux valgus, plus communément appelé « oignon », est une déformation progressive très fréquente du pied. Il se caractérise par la rotation du premier métatarsien autour de sa base et par le déplacement du premier orteil vers le second. Il en résulte l'apparition d'une bosse douloureuse à l'intérieur du pied (= oignon). On pense parfois qu'il s'agit d'une excroissance douloureuse s'étendant sur le bord du pied. En réalité, c'est une déformation entre le métatarsien et la phalange qui crée cette bosse. Cette bosse se forme par la pression progressive de la tête métatarsienne sur la peau.
Dans toutes les variantes de l'hallux valgus, le premier métatarsien ne fournit pas le soutien nécessaire. Cette stabilité est en grande partie liée au bon alignement des tendons du pied, et l'hallux valgus, du fait de cette déviation, altère l'équilibre. En conditions normales et en position debout, le premier métatarsien supporte une charge deux fois supérieure à celle des autres métatarsiens. Une instabilité se manifeste généralement à la marche ou lors de l'appui sur le pied, et le métatarsien concerné ne reçoit alors qu'une fraction du poids du corps. Le reste du poids est supporté par les métatarsiens suivants, qui ne sont pas conçus pour une telle charge. De ce fait, l'hallux valgus est souvent associé à des douleurs sous l'avant-pied, révélant ainsi la contrainte chronique exercée sur les métatarsiens centraux due à cette surcharge de compensation (voir MÉTATARSALGIE). Ceci est encore plus évident chez les patients présentant une instabilité importante de la colonne interne (colonne interne instable, pied plat hypermobile, etc.).
PRÉSENTATION
Le problème principal se situe généralement au niveau de la saillie osseuse du bord interne du pied (pseudo-exostoses). Cela provoque un conflit dans la chaussure, notamment avec des talons hauts ou des chaussures étroites.
Comme expliqué précédemment, de nombreux cas d'hallux valgus impliquent un déplacement de la charge du premier métatarsien vers les suivants, provoquant une douleur sous l'avant-pied (métatarsalgie). Il s'agit d'une plainte fréquente.
Lorsque la maladie est avancée et que la déformation progresse, le gros orteil entre en contact avec le deuxième orteil et cela peut également devenir une source de conflit.
QUAND DEVRAIT-ON CONSULTER UN SPÉCIALISTE ?
Bien qu'il existe des options thérapeutiques non chirurgicales (comme le changement de chaussures, etc.), l'hallux valgus est une affection évolutive dont l'inconfort s'accentue généralement avec le temps. Pendant longtemps, les médecins ont cru qu'il fallait attendre que la douleur devienne insupportable avant de consulter ; ce n'est plus le cas aujourd'hui. Cette approche était d'ailleurs appliquée lorsque les techniques étaient peu efficaces et particulièrement douloureuses.
La situation a maintenant changé et laisser un hallux valgus non traité pendant trop longtemps peut déclencher d’autres affections (comme l’arthrite, l’orteil en marteau, etc.) ou impliquer la nécessité d’une chirurgie correctrice plus complexe.
Nous conseillons de consulter un spécialiste lorsque la gêne entraîne une altération de la qualité de vie ou des activités habituelles, lorsque le chaussage devient difficile ou lorsque la déformation progresse rapidement.
TRAITEMENT NON CHIRURGICAL
Comme c'est principalement l'oignon qui appuie sur la chaussure qui est à l'origine de la douleur, changer de chaussures est évidemment la première mesure à prendre. Privilégiez des chaussures souples et larges, ainsi que des chaussures sans points de pression localisés et excessifs. Le port de talons hauts est à éviter, car ils augmentent la charge exercée sur l'avant-pied et créent un conflit dans la chaussure.
Le port de semelles personnalisées peut aider dans les premiers stades de la maladie.
Des attelles nocturnes pour aider à redresser le gros orteil sont disponibles sur le marché ; cependant, leur efficacité reste à déterminer et leur bénéfice semble se limiter uniquement au soulagement de la douleur et ne permet pas de corriger la déformation de l'hallux valgus.
TRAITEMENT CHIRURGICAL
Lorsque le traitement conservateur est insuffisant, une intervention chirurgicale doit être proposée.
Plus de 180 interventions différentes sont disponibles pour corriger un hallux valgus. Bien que certaines de ces interventions soient inadaptées à la prise en charge moderne de cette pathologie, la plupart impliquent une intervention chirurgicale sur le premier métatarsien. L'objectif principal est de remettre l'articulation entre le métatarsien et la phalange dans sa position initiale, ce qui réaligne l'orteil et recentre les tendons environnants. L'os est généralement sectionné (ostéotomie) pour déplacer la tête métatarsienne à la position souhaitée. La plupart des techniques varient en fonction de l'action spécifique sur l'os, de la direction de l'ostéotomie, ainsi que de sa forme ou de sa longueur.
L'intervention peut être pratiquée simultanément des deux côtés. Dans ce cas, la convalescence peut être un peu plus lente.
La technique dite Scarf est l'une des plus répandues. Elle consiste à pratiquer une incision en Z (Scarf) dans le métatarse afin de réaligner le gros orteil. Pour maintenir la position, l'incision (ostéotomie) est fixée à l'aide de vis ou d'une technique d'ostéotomie spéciale sans fixation. Cette intervention est généralement réalisée par chirurgie ouverte.
Cette intervention peut être réalisée par une technique chirurgicale percutanée mini-invasive. Il s'agit d'une nouvelle approche, qui consiste en une petite incision unique de 1 mm. L'ostéotomie est identique à la chirurgie ouverte, mais l'incision minimale permet une récupération plus rapide, des cicatrices quasi invisibles et une douleur limitée. La fixation est réalisée à l'aide de vis ou d'une broche métallique de 2 mm de diamètre, retirée 4 à 5 semaines après l'intervention. Ce retrait est indolore et réalisé au cabinet du médecin.
Enfin, en cas d'instabilité importante du premier métatarsien, lors de certaines révisions chirurgicales ou en présence d'une déformation majeure, l'ostéotomie métatarsienne est insuffisante et le risque de récidive est élevé. Dans ces cas, une intervention chirurgicale à la base du métatarsien est privilégiée. Le cartilage de l'articulation entre l'os cunéiforme et l'os métatarsien est retiré et les deux os sont mis en contact étroit avec une plaque, permettant la fusion de cette articulation en position alignée. Il s'agit d'une arthrodèse, c'est-à-dire une fusion de l'articulation (arthrodèse de Lapidus).
Dans tous les cas, votre chirurgien discutera avec vous de la meilleure option chirurgicale. Chaque pied est différent et nécessite des soins spécifiques pour une correction optimale et durable.
SUIVI POST-CHIRURGICAL
La marche en appui est autorisée immédiatement, protégée par une chaussure spéciale pendant six semaines. L'utilisation d'une canne est autorisée uniquement pour le confort.
En cas de chirurgie percutanée avec fixation par broche, celle-ci est retirée après 4 à 5 semaines. Des contrôles réguliers (à 1 semaine, 3 semaines, 6 semaines et 3 mois) pendant cette période permettent de garantir une cicatrisation sans complications.
La reprise de la conduite est possible après six semaines. Si un seul pied a été opéré, la conduite est autorisée après une période plus courte, à condition que la voiture soit à boîte automatique.
Le retour au travail n'est pas possible avant 3 semaines à 3 mois, selon la profession (métier sédentaire ou plus actif, debout ou non, etc.).
En termes de sport , la natation ou le vélo peuvent débuter après 6 semaines ; la course à pied ou les sports de contact nécessiteront un minimum de 3 mois.
Le port de chaussures à talons hauts est généralement autorisé à partir du 4e mois.
RISQUES ET COMPLICATIONS
Outre les complications possibles après tout type de chirurgie (thrombose, infection < 1 %, algodystrophie < 1 %), il est reconnu que le traitement de l'hallux valgus comporte les risques et complications suivants :
- Récidive de la déformation (4 à 10 %). Cela peut être dû à une mauvaise analyse du problème, à une défaillance technique, à une indication erronée ou au non-respect des consignes postopératoires.
- Pseudarthrose ou arthrodèse de la coupe osseuse (pseudarthrose), rare
- Lésions nerveuses (généralement temporaires et régressives)
- Persistance du gonflement (œdème). Normal pendant les 2 à 3 premiers mois, il peut persister plus longtemps dans certains cas.
- Raideur (fréquente). Toute intervention impliquant une articulation provoque une raideur, qui nécessite une mobilisation postopératoire par un kinésithérapeute ou le patient.
